淺談打鼾與睡眠呼吸中止
{ 同步刊載於牙粹雜誌第九期 }
淺談打鼾與睡眠呼吸中止
作者
簡玉婷 醫師
巧玉牙醫診所院長
台灣睡眠醫學學會專科醫師
台灣顱顎障礙症學會專科醫師
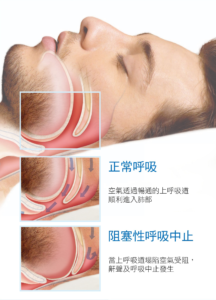
上呼吸道狹窄導致呼吸氣流紊亂,呼吸道周圍軟組織被紊亂的氣流拍打、震動就產生了鼾聲。睡眠呼吸中止(Sleep Apnea)則是一種睡眠時呼吸停止的睡眠障礙。又可分成兩種:無呼吸(Apnea):口、鼻的氣流停止流動超過十秒;低呼吸(Hypopnea):十秒以上的換氣量降低了50%或以上。成人約有1/3以上睡眠時會打鼾,有人是偶而打鼾,有人則是習慣性打鼾。睡眠呼吸中止以中年男性居多,發病率約為女性的2至8倍,女性則好發於更年期後。不論男女,年齡愈大,盛行率越高。睡眠呼吸中止的高危險群的特徵是:男性,35歲以上,脖子粗、脖圍超過40公分、下巴較內縮或有雙下巴、BMI > 25,也就是外觀看起來較肥胖或福態的中年男性。
打鼾與睡眠呼吸中止的關係
時常有病患詢問,打鼾等同於睡眠呼吸中止嗎?其實不然。如果打鼾時的呼吸氣流沒有降到50%或以下,並不構成睡眠呼吸中止。但如果呼吸道狹窄的狀況持續不處理,呼吸道周圍軟組織持續受到拍打而鬆弛、肌肉張力下降,會進一步惡化上呼吸道狹窄的程度,進而產生睡眠呼吸中止。
睡眠呼吸中止的類型
睡眠呼吸中止主要可區分為三個類型:阻塞性睡眠呼吸中止(Obstructive Sleep Apnea,OSA):呼吸道狹窄引致睡眠時呼吸中止;中樞神經性睡眠呼吸中止(Central Sleep Apnea,CSA):呼吸中樞神經曾經受到中風及創傷等損害而受到障礙,不能正常傳達呼吸的指令;混合性睡眠呼吸暫停(Mixed Apnea):混合複數以上原因所造成的睡眠疾病,例如同時患有阻塞性和中樞神經性睡眠呼吸中止的情形。在三種類型的患者中,罹患OSA的情形最為普遍,佔84%;相對罹患純粹CSA的情形相當罕見,只佔了總患者0.4%;大部分CSA患者都同時併有OSA的情況,佔了睡眠呼吸中止約15%的比重。
打鼾及睡眠呼吸中止會遺傳嗎?
同一個家族裡常常會有好幾個人都有打鼾的困擾。其實,大部分的打鼾及阻塞性睡眠呼吸中止是源自於口腔結構的問題,所以會遺傳。另外還有很多是中年後肥胖導致打鼾及阻塞性睡眠呼吸中止。因此會有很明顯的家族聚集現象。
如何知道我是否有睡眠呼吸中止?
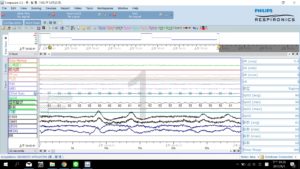
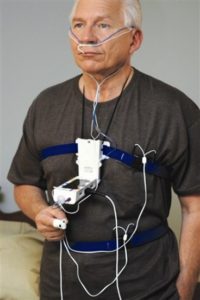
睡眠呼吸中止最好的檢測方法,是多項生理睡眠檢查(Polysomnography,PSG),透過一整晚的呼吸效力、氣流、腦波、眼動、肌肉、心率、血氧濃度、呼吸音和腿的動作檢測,從中分析您在睡眠的過程中氣道阻塞所致的睡眠障礙、呼吸障礙、氧氣損失和任何心臟方面的不良行為。您可以選擇在醫院的睡眠中心睡一晚或是居家睡眠檢測,由睡眠技師到府安裝機器隔日再送回。
PSG檢測
居家睡眠檢測
如何解讀多項生理睡眠檢查報告
AHI指數
無呼吸、低呼吸指數(Apnea-hypopnea Index,AHI)是指平均一小時無呼吸及低呼吸事件的次數。在成人,普遍將AHI高於5診斷為患有睡眠呼吸中止。在兒童,診斷數值未有定案,有人將AHI高於1.5定義為睡眠呼吸中止。
血液含氧量SaO2
睡眠呼吸中止患者不單只是換氣量降低,血液含氧量亦會於停止呼吸時下降(含氧量可由98%下降到86%甚至更低)。呼吸停止的時間愈長,血液含氧量降得愈低。
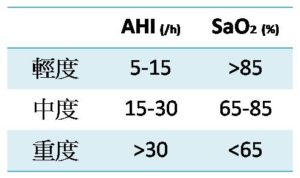
睡眠呼吸中止嚴重度分類:
如果還沒有做多項生理睡眠檢查,有沒有簡單的方式得知自己是否有睡眠呼吸中止?
睡眠時有習慣性打鼾、鼾聲很大或是有目睹性的呼吸中止(憋氣),就是已經罹患睡眠呼吸中止。早晨醒來口乾舌燥、疲倦或頭痛,日間嗜睡、精神不佳、易怒、專注力下降,睡眠時常驚醒、多夢等都是睡眠呼吸中止常見的症狀。有以上症狀皆有可能已罹患睡眠呼吸中止,應尋求醫師做進一步檢查。
如果我有阻塞性睡眠呼吸中止而未治療,將發生何種後遺症?
阻塞性睡眠呼吸中止造成吸入的氧氣減少,導致全身細胞供氧不足,會對多個器官造成一定程度損害。普遍會有以下症狀之產生:高血壓,心臟病,中風,夜間猝死,糖尿病,注意力下降造成的車禍及工作意外傷害,憂鬱。
如果我有打鼾和阻塞性睡眠呼吸中止,有哪些治療可用呢?
要改善打鼾和睡眠呼吸中止,首先要從改變生活習慣著手,其中減重、戒菸酒是首要任務。肥胖會導致全身軟組織肥大,進而壓縮呼吸道管徑。如果您的BMI(身高體重指數W/H2) (kg/m2)>25,那麼請先減肥。減重對任何嚴重度及阻塞形式的阻塞性睡眠呼吸中止都有良好的改善。附帶一提,打鼾和睡眠呼吸中止會造成睡眠品質低落,睡眠結構均落在淺層睡眠,無法進入深層睡眠,身體無法分泌瘦素(leptin)。也因此打鼾和阻塞性睡眠呼吸中止患者容易肥胖;肥胖容易壓縮呼吸道管徑,造成打鼾和阻塞性睡眠呼吸中止,兩者惡性循環,互為因果。另外還要避免使用鎮定劑、安眠藥及香煙。
打鼾、輕度或是中度阻塞性睡眠呼吸中止患者的治療方式為裝置口內止鼾器及手術。
睡眠期間特別是於仰臥時,舌頭與軟腭受地心引力吸引向後陷落,造成呼吸道阻塞。可透過口內止鼾器將舌頭藉由下顎往前帶而拉開上呼吸道。但是礙於每人口內結構上下徑及牙弓寬窄有很大的差異,只是單純的將下顎往前固定,在許多患者身上並無法如預期的讓舌頭安穩的待在前方,進而拉開上呼吸道。因此,配戴口內止鼾器的效果一直為人詬病,榮登病患接受度最高但治療效果差的寶座。但現經由我們研發改良口內止鼾器(t-MAD),客製化製作及調整,可確保舌頭確實穩定前移而拉開上呼吸道。因此,打鼾、輕度或是中度阻塞性睡眠呼吸中止患者及無法接受CPAP(連續正壓呼吸輔助器)治療的患者可藉由配戴客製化口內止鼾器而獲得治療。
客製化口內止鼾器t-MAD
| Baseline | t-MAD | AHI下降百分比 | |||
| 平均數 | 標準差 | 平均數 | 標準差 | ||
| 輕度OSA | 11.65 | 1.34 | 1.50 | 1.27 | 87.12% |
| 中度 OSA | 22.93 | 3.74 | 6.75 | 5.41 | 70.56% |
| 重度OSA | 39.76 | 5.85 | 18.53 | 19.38 | 53.40% |
| 極重度OSA | 65.54 | 12.42 | 26.95 | 21.65 | 58.89% |
不同嚴重度之實驗對象配戴t-MAD後的AHI下降百分比
另外值得一提的是,由於下顎往前固定,會造成顳顎關節及臉部肌肉的負擔增加或是惡化關節及肌肉原來的症狀。因此配戴口內止鼾器最好有顳顎關節專科醫師把關,適時舒緩關節發炎及肌肉緊繃、疼痛。
手術治療的方式包括鼻部手術、扁桃腺/腺樣體切除術、軟顎相關手術、舌部相關手術、顎顏面手術等方式,端看患者引起睡眠呼吸中止的原因為何。手術治療通常只對較輕的睡眠呼吸障礙患者,或者小朋友的扁桃腺腫大、腺樣體增生的切除,有較好的效果。開刀手術(UPPP,LAUP)根據文獻的報告只有50%的成功機率,而且復發率極高。因此國際睡眠醫學會建議開刀後要同時配戴CPAP以防止復發。如果是舌骨相對較低造成咽部阻塞患者,可透過舌骨懸吊術將舌骨拉往前下方固定以解除咽部阻塞。
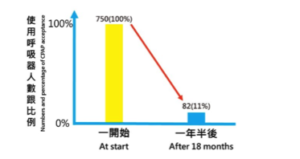
中重度阻塞性睡眠呼吸中止患者則建議使用CPAP(連續正壓呼吸輔助器)治療。利用連續正壓呼吸輔助器提供一正壓力的氣流持續經面罩通過鼻子或嘴巴進入呼吸道,撐開呼吸道而改善。至於所需要的氣流壓力會因個人阻塞的嚴重度不同而做調整。這是美國睡眠醫學學會目前公認最有效且安全的治療方式。但臨床上常發生患者因所需氣流壓力較大或心態無法接受而無法配帶入睡或是只戴上半夜就拔掉,反而無法獲得良好治療。德國醫學中心追溯院內醫師開立連續正壓呼吸輔助器治療的病人,一開始有750人,追蹤一年半後,竟然只剩下82人(約11%)有持續配戴。臨床上如果是因為所需氣流壓力太大而無法適應的患者,可藉由口內止鼾器拉開呼吸道側壁而使所需氣流壓力下降,以增加連續正壓呼吸輔助器配戴的舒適度。
連續正壓呼吸輔助器
持續使用呼吸器人數圖
| PSG parameter | 治療方式 | 組內差異 | |||
| baseline | CPAP | t-MAD | CPAP+t-MAD | p value | |
| BMI | 29.36 | 29.38 | 29.44 | 29.14 | 0.996 |
| ±3.33 | ±3.29 | ±2.91 | ±2.94 | ||
| AHI | 60.18 | 4.41 | 40.53 | 2.94 | <0.001* |
| ±17.66 | ±5.13 | ±17.80 | ±4.62 | ||
| Obstructive apnea | 39.42 | 1.86 | 21.61 | 1.25 | <0.001* |
| ±21.04 | ±3.84 | ±16.10 | ±3.51 | ||
| Central apnea | 1.39 | 0.85 | 0.05 | 0.04 | 0.708 |
| ±5.22 | ±3.39 | ±0.13 | ±0.17 | ||
| Mixed apnea | 5.05 | 0.00 | 0.74 | 0.25 | <0.001* |
| ±8.58 | ±0.00 | ±1.03 | ±0.78 | ||
| Hypopnea | 14.23 | 1.56 | 18.14 | 2.68 | <0.001* |
| ±13.93 | ±1.86 | ±13.25 | ±5.23 | ||
| lowest O2 | 68.12 | 92.00 | 72.12 | 91.94 | <0.001* |
| ±8.80 | ±4.33 | ±9.32 | ±2.61 | ||
| ODI | 59.03 | 3.99 | 39.62 | 5.18 | <0.001* |
| ±18.79 | ±4.80 | ±17.70 | ±7.90 | ||
| PnCPAP | 17.18 | 10.53 | <0.001* | ||
| ±3.68 | ±4.71 | ||||
連續正壓呼吸輔助器CPAP與客製化口內止鼾器t-MAD合併使用成效
呼呼大睡並不是沉睡的表徵,而是危險疾病的徵兆。根據研究顯示,阻塞性睡眠呼吸中止病患在台灣高達40萬人以上,它可能造成患者身體器官的疾病,也可能造成精神狀態不佳、認知下降進而引發工安意外影響公共安全。已經很確定的是,阻塞性睡眠呼吸中止是高血壓致病的獨立因子,並導致血管硬化及後續心血管疾病。另外其所導致的胰島素抗性不僅會導致糖尿病更提高患者中風的風險。因此,不管是站在公共安全或是預防醫學的觀點,習慣性打鼾及阻塞性睡眠呼吸中止都不可輕忽,應該積極介入治療。